यसरी पत्ता लाग्न सक्छ जटिल बालरोग
दीर्घ समय रोगी बच्चालाई जाँच्दा नाडी, धड्कन, रक्तचाप मात्र होइन, सम्पूर्ण प्रणाली उत्तिकै गहनतासाथ हेरिनैपर्छ। नत्र बिमार पत्ता लाग्दैन।
 डा. धर्मागत भट्टराई
डा. धर्मागत भट्टराई
बच्चाको शरीर-रचना र शरीर-क्रिया विकासशील, गतिशील र तीव्र परिवर्तनशील हुन्छ। अत: बच्चामा देखिने कुनै पनि संक्रमण (इन्फेक्सन), समस्या या बिमार सकेसम्म त्यसको मूल कारण पत्ता लगाई समाधान गर्नुपर्छ। तत्कालीन लक्षण मात्र ठीक पारेर बसियो भने त्यसले दूरगामी असर पर्दछ। घातक रोग पत्ता नलाग्ने त छँदै छ, अनावश्यक, गलत या घातक औषधि सेवन गरिने या अङ्गभङ्ग हुने सम्भावना रहन्छ।
बच्चाका हरेक समस्यालाई अलग अलग मात्र नहेरेर सबै समस्यालाई एकसाथ जोडेर मन्थन गरिएमा निदान (डायग्नोसिस)को बाटो खुल्न सक्छ। अर्बुद रोग बाहेक बच्चाका यस्ता थुप्रै अङ्ग या प्रणालीमा सँगै या एकपछि अर्को थपिंदै समस्या ल्याउने ठूलो रोगसमूह प्रतिरक्षा-रोग, बाल बाथजन्य रोग, अन्तश्रावी या मेटाबोलिक (उपपचयी/आणविक तहको पाचन) आदि बिमार पर्छन्। यिनमा ठूलो हिस्सा आनुवंशिक (वंशगत/हेरेडिटरी) या वंशाणुगत (जेनेटिक) रोग हुने गर्छन्।
प्रतिरक्षा रोगविज्ञान मानव-शरीरमा भएका जन्मजात या जन्मपश्चात्का थुप्रै इम्युन विकासका कमी, इम्युन गडबडी या कमीले गर्दा हुने सम्पूर्ण बहुआङ्गिक (मल्टिअर्गान) या बहुप्रणालीगत (मल्टिसिस्टम) रोगको जरैदेखि कारण पत्ता लगाई उपचार गर्ने विधा हो। यही इम्युन प्रणालीमा आएका असन्तुलनले आनुवंशिक, वातावरण र कारक तत्त्वसितको जटिल अन्तर्क्रियामा समुचित नियन्त्रण हुन नसकेपछि बाथजन्य रोग जन्मिन्छन्। यसर्थ यसलाई जटिल तथा दीर्घ रोग निदान गर्ने विधा भनेर पनि चिन्छन्।
पश्चिमा देशमा इम्युनोलोजी र रूमाटोलोजीको उच्च विकास हुँदा पनि हाम्रो जस्तो देशमा भने बालबालिकामा यस्ता रोग पनि हुन्छन् भन्ने सचेतना पनि नभएको अवस्था छ। यस कारण धेरैजसो बच्चा या त रोग पालेर या दश ठाउँ भौंतारिइकन नतीजाविहीन रहेर, अङ्गभङ्ग भएर या ज्यान गुमाउन बाध्य छन्। ती तमाम समस्या एकै बच्चामा किन भएको छ भनेर सोचिए त्यो रोगको निदान गर्ने बाटो खुल्छ।
हामीकहाँ अझै पनि बच्चामा इम्युन-कमी र असन्तुलनका रोग‚ बाथरोग हुँदैन भन्ने जस्ता भ्रम छ। यस्तै‚ रेफर गर्ने चलन पनि छैन। इम्युनोलोजी विधाकै कारण पछिल्लो दुई वर्षमा ३० भन्दा बढी जेनेटिक जाँचबाट प्रमाणित जन्मजात इम्युन-रोग र करीब ८०० भन्दा बढी स्व-प्रतिरक्षित (अटो-इम्युन) या स्व-सुजन (अटो-इन्फ्लेमेटरी) तथा अन्य जटिल बाथजन्य (रूमाटिक) रोग निदान गरी उपचार भैसकेका छन्। तर विज्ञानका लागि स्थान कम दिइने हाम्रो परिवेशमा यी रोग हुन्छन् भन्ने सचेतनाको कमी छ। फलत: कति बच्चाहरू अकाल ज्यान गुमाउन बाध्य छन्।
बच्चाका हरेक समस्यालाई अलग अलग मात्र नहेरेर सबै समस्यालाई एकसाथ जोडेर मन्थन गरिएमा निदान (डायग्नोसिस)को बाटो खुल्न सक्छ।
केही दृष्टान्त
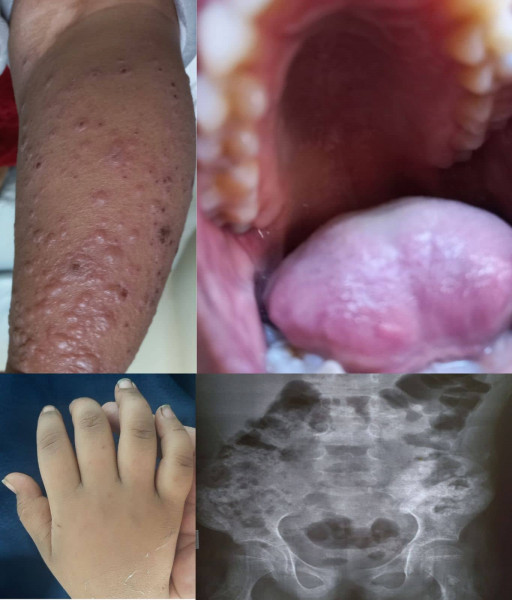
पूर्वी जिल्लाका एक परिवारमा पहिल्यै बारम्बार संक्रमण (थरीथरी कीटाणु या जीवाणुद्वारा छाती र हड्डीको संक्रमण, पिलो आइरहने आदि) भएर थुप्रै चोटि अस्पताल भर्ना गरिए पनि मूल कारण पत्ता नलागीकनै छोरा बितेछन्। दोस्रो बच्चा पनि सधैं बिमार भइरहने, खाना नखाने, पेट दुख्ने र श्वासप्रश्वासको समस्या हुने कारणले अभिभावकले करीब १० चोटि भर्ना गरिसकेका रहेछन्।
उनलाई कहीं क्षयरोग, कहीं दूधको एलर्जी र दम भनेर उपचार गरिएको थियो। इम्युनोलोजीमा उल्लेख भए बमोजिम सबै समस्यालाई एक ठाउँ राखेर अनुसन्धान गर्दा छातीमा ढुसीको इन्फेक्शनको प्रमाण भेटियो। त्यति वेला हामीले ‘यो सब त ढुसीले पो भएको रहेछ’ भनेर बसेको भए रोग पत्ता लाग्दैनथ्यो। उपचारका क्रममा बितेका दाजु र अहिले बच्चाका सबै समस्या एकमुष्ठ विश्लेषण गर्दा त्यो धेरैजसो पाइने इम्युन-रोग ‘क्रोनिक ग्रानुलोमाटस् रोग’ अर्थात् ‘सीजीडी’ भनिने जन्मजात इम्युन-कमीको बिमारी भन्ने सजिलै पत्ता लाग्यो जसको निर्क्योल गर्ने जाँच पनि नेपालमै उपलब्ध छ। सामान्य रोगनिरोधी पथ्य र औषधिहरूले ती बच्चको स्वास्थ्य अहिले सुधार हुँदै छ।
यस्तै‚ पश्चिमी जिल्लाका फरक फरक घरका दुई बालकको कहानी उस्तै लाग्थ्यो। दुवैमा करीब उस्तै लक्षण जस्तै बारम्बार छाती, कान र रगतको संक्रमण, जीउभरि घाउ आउने‚ मुख, पिसाब र दिसामा रगत आउने समस्याबाट नवजात समयदेखि पीडित भएर कैयौं पटक एन्टिबायोटिक र रगत चढाउने गरिएको थियो। कहिले एलर्जी त कहिले पेटको रोग या निमोनिया भनेर उपचार गरिंदा ती सबै बिमार किन एकसाथ छन् भनेर सोचिएको भए बच्चाको पहिले नै निदान हुन्थ्यो।
इम्युनोलोजी परामर्श र जाँचपछि तीमध्ये दुवैको एउटामा अलि बढी पाइने गम्भीर इम्युन रोग ‘विस्कट-अल्ड्रीच सिन्ड्रोम’ प्रमाणित भयो भने अर्को बच्चामा तीन वटा जाँचबाट अलि दुर्लभ र गम्भीर इम्युन-कमीको रोग ‘एआरपीसी-वानबी डिफेक्ट’ पत्ता लाग्यो। दुवैलाई औषधि शुरू गरियो, जसले सुधार हुँदै छ। गम्भीर रोग भएकाले यसमा चाहिं कुनै औषधिले सन्चो नभए बोन-म्यारो प्रत्यारोपणको पनि विकल्पमा जानपर्न सक्छ।
अर्का मध्यपहाडी भेगका बच्चा पनि पटक पटक बारम्बार संक्रमण हुने, अरूमा सामान्य असर छोड्ने कीटाणु या परजीवीले उसमा गम्भीर लक्षण (जस्तै- पखाला लाग्ने, जीउमा गाँठा/डल्ला आउने) ल्याएको देखेपछि उनीहरू धेरै ठाउँ भौंतारिए। यस्तो कुनै संक्रमण रोगले व्याख्या नहुने फ्रिक्वेन्सी (आवृत्ति) या जीवको अभेद्य लक्षण समूह भेटिंदा इम्युन-कमी या गडबडी सोचिनैपर्छ। इम्युनोलोजी परामर्श र सामान्य जाँच (जो यहीं सम्भव छन्), तिनबाटै उनको बिमार पत्ता लाग्यो। शरीरमा एन्टीबडी बनाउने संयन्त्रमा गडबडी हुने त्यो ‘एक्सएलए’ रोगमा महीनैपिच्छे इन्जेक्शनबाट औषधि दिइनुपर्छ। पत्ता नलागेमा यी रोगमा गम्भीर संक्रमण भई मृत्यु हुन सक्छ। देख्दा संक्रमण नै भए पनि बारम्बार देखिने संक्रमणलाई नजरअन्दाज गरिनु हुन्न।
अर्की एक बालिकामा छालाभरि घाउ आउने, संक्रमण र रगतको कमी हुने समस्या देखिएपछि तीन वर्षमा दर्जनभन्दा बढी अस्पताल भर्ना भइन्। तर‚ ती बहुआङ्गिक समस्या किन भए भन्ने नसोचिंदा रोग पत्ता लागेको रहेनछ। अन्दाजमा दिइएका केही औषधिले गर्दा उनमा आघात पनि पुगेको रहेछ। इम्युनोलोजीको परामर्शपछि गरेका सामान्य जाँचबाट उनको ‘कम्प्लिमेन्ट’ भनिने इम्युनिटी-प्रदायक तत्त्वको कमीले गर्दा गम्भीर ‘अर्ली कम्प्लिमेन्ट डिफीसियन्सी लुपस’ बिमार लागेको पत्ता लाग्यो। औषधिपछि उनको रगत-कमी, छालाका घाउ र बारम्बार संक्रमण लगायत समस्या त ठीक भए, तर समयमै उपचार नहुँदा र अति औषधिको प्रभावले भएका नोक्सान पूर्णत: निर्मूल भएको छैन। यसले इम्युनोलोजीको महत्त्व त दर्शाउँछ नै, समयमा उपचार नदिंदा र हचुवामा औषधि दिंदाको परिणति पनि झल्काउँछ।
जब मिहिन रूपमा क्लिनिकल जाँच गरिन्छ, सम्पूर्ण लक्षणलाई केलाइन्छ र सोचिन्छ, तब यी रोग पत्ता लाग्छन्।
आफ्नो एक मात्र बच्चामा देखिएको रक्तअल्पतासँगै पेटमा भारीपन हुने, नाकबाट रगत बग्ने, शरीरमा दाग देखिने, गाँठागुँठी आउने आदि समस्याको निदान खोज्दै थुप्रै महीनादेखि एक पिता थुप्रै अस्पताल धाइसकेका रहेछन्। इम्युनोलोजी परामर्श र त्यसपछि गरिएका सामान्य जाँचले नै उनलाई ‘अटोइम्युन लिम्फोप्रोलीफरेतिभ सिन्ड्रोम’ भन्ने बिमारी लागेको थाहा भयो। त्यस लगत्तै औषधि शुरू गरेपछि त्यो बच्चामा उल्लेख्य सुधार आएको छ।
पूर्वी नेपालका एक परिवारका बालकमा कुनै निश्चित अङ्ग प्रभावित नभईकन बारम्बार ज्वरो आउने समस्याले सताउनु सतायो। थुप्रै ठाउँ भर्ना समेत गरिसक्दा पनि रोग पत्ता नलागेका यी बच्चालाई अन्वेषणबाट ‘पिरियोडिक फिभर सिन्ड्रोम’ भित्र पर्ने एक स्व-सुजन रोग भेटियो। दीर्घ उपचारपछि यी बच्चा अहिले सामान्य अवस्थामा छन्।
त्यस्तै, कहिलेकाहीं ज्वरो आउने, टाउको दुख्ने, चक्कर लाग्ने र जोर्नी दुख्ने एक बच्चालाई कुनै गहन अध्ययन नगरी बच्चाको बाथ ‘जेआईए’ भनेर थुप्रै ठाउँबाट ‘स्टेरोइड’ मात्र दिएर राखिएको रहेछ। पहिलोपल्ट हेर्दा नै ती लक्षण बाहेक उनमा अरू बच्चामा भन्दा उच्च अनि दायाँ र बायाँतिरै फरक रक्तचाप भएको पाइयो। यसअघि कुनै पनि ठाउँमा उनको नाडी र रक्तचाप हेरिएको रहेनछ। यी सबै लक्षण एकैठाउँ राखेर हेर्नासाथ यो ‘टाकायासु आर्टराइटिस्’ भनिने ठूला रक्तनलीको गम्भीर सुजनवाला बाथरोग भएको शङ्का भयो। ‘सीटी एन्जियोग्राफी’ गर्दा त्यही नै बिमारी भन्ने पक्का भयो।
यो घटनाले पनि यो प्रमाणित गर्छ कि जब मिहिन रूपमा क्लिनिकल जाँच गरिन्छ, सम्पूर्ण लक्षणलाई केलाइन्छ र सोचिन्छ, तब यी रोग पत्ता लाग्छन्। यसले जोर्नी दुख्दैमा जोर्नी बाहेकको अरू बाथरोग छैन भन्ने हुन्न भन्ने समेत दर्शाउँछ। दीर्घ समय रोगी बच्चालाई जाँच्दा नाडी, धड्कन, रक्तचाप मात्र होइन, सम्पूर्ण प्रणाली उत्तिकै गहनतासाथ हेरिनैपर्छ। नत्र बिमार पत्ता लाग्दैन।
मध्यपश्चिम भेगबाट ल्याइएका एक बच्चामा लामो समय निमोनिया र छातीमा हावा भरिने (न्यूमोथोराक्स) र छालामा दीर्घकालीन चिलाउने घाउको समस्या थियो। धेरै ठाउँमा देखाएका उनलाई थरीथरी औषधि दिइएको थियो। भिटामिन र एन्जाइमको त झोलै थियो उनको। परीक्षण गर्दा उनको मुखभित्रको तालु अलिक माथि भएको, बारम्बार संक्रमण हुने, सानो चोटले पनि हड्डी भाँचिने, ढाड नजानिंदो बाङ्गो र प्राथमिक दाँत भित्रै रहेका जस्ता एकपछि अर्का समस्या खुल्दै गए। यी सबै समस्या देखिने इम्युन-कमी ‘हाइपरआईजीई (जब) सिन्ड्रोम’ नामको रोग हुन्छ। जाँचमा त्यही नै आयो। उनी अहिले औषधिबाट रोग-नियन्त्रित अवस्थामा छन्। अत: जे समस्यामा पनि भिटामिन र एन्जाइम खुवाएर राख्न हुन्न। भिटामिनले न त तागत (क्यालोरी) दिन्छ, न बच्चाको वृद्धि (growth) गर्छ। हरेक भिटामिन केही रासायनिक प्रतिक्रियाका उत्प्रेरक हुन् जसको कमीले एक निर्दिष्ट रोग लाग्छ (जस्तै- भिटामिन ‘ए’ कमीले रतन्धो)।
बिमारको मूल कारण पत्ता लगाउँदा जीवनदान सावित हुन सक्छ। इम्युन-कमी रोगहरू हाम्रा अगाडि-पछाडि दायाँ-बायाँ धेरै बालबालिकामा हुन सक्छन्। जति वेलादेखि हामी मूल कारण खोज्न थाल्छौं, तब मात्र यस्ता रोग पत्ता लाग्छन्। निदान र उपचारका लागि प्रतिरक्षा विज्ञकै जरुरत परे पनि हामीले सामान्य सचेतना मात्र राखेर बारम्बार संक्रमण र बहुआङ्गिक रोगमा यी किन भए भनेर प्रश्न गर्न थाल्यौं भने धेरै भौंतारिन पर्ने छैन र रोगको जड कारण पत्ता लाग्न चाँडो हुनेछ।
सबै इम्युन-कमीका रोग सामान्य जाँचले पत्ता लाग्ने हुन्नन्। अधिकांशलाई फ्लोसाइटोमेट्री या जेनेटिक जाँचबाट पत्ता लगाइने गरिन्छ।
यसमा भनिए झैं सबै इम्युन-कमीका रोग सामान्य जाँचले पत्ता लाग्ने हुन्नन्। अधिकांशलाई फ्लोसाइटोमेट्री या जेनेटिक जाँचबाट पत्ता लगाइने गरिन्छ। ‘सिभियर कम्बान्ड इम्युनोडिफीसियन्सी’ अर्थात् ‘एससीआईडी’ भन्ने बिमारीलाई त यो विधाको इमर्जेन्सी रोग मानिन्छ। जन्मेको केही महीनामै बच्चालाई अनेक थरी संक्रमण हुने यो रोगमा तत्काल संक्रमण नियन्त्रण र बोन म्यारो प्रत्यारोपण एक मात्र उपाय हो। ‘एससीआईडी’का कारण गम्भीर संक्रमण भएर अरू कहीं भर्ना भएका नवजातका आमाबुबा परामर्शका लागि आएका उदाहरण छन्। अभिभावक मात्रै आउनुभएकाले ती बच्चालाई जाँच गर्न नपाए पनि यही रोग सोचेर बच्चाको रगत जाँच गर्न पठाउँदा ‘एससीआईडी’ प्रमाणित भयो। अति गम्भीर बिमारी भएकाले ढिलो निदान हुँदा बच्चाले भर्ना भएको अस्पतालमै ज्यान गुमाइसकेका हुन्छन्।
‘एससीआईडी’ अति सघन बिमारी भएकाले र हामीकहाँ तत्काल ‘एचएलए म्याचिङ’ गरेर बोन म्यारो प्रत्यारोपण गर्ने सुविधा नभएकाले यो रोगका बच्चाले हाललाई ज्यान गुमाउने निश्चितप्राय: छ। पश्चिमी देश र भारतमै पनि यिनमा उचित उपचारले नयाँ जीवन दिन सक्ने वातावरण तयार भैसकेको छ। यस्तो ठूलो पूर्वाधार र कदम भने सरकारी या ठूला निजी प्राज्ञिक संस्थानबाट मात्र सम्भव छ। तर, उच्च संकायबाट यो नवीन वरदानलाई कहिले आत्मसात् गरिनेछ, त्यो आगामी दिनले बताउला।
बाथरोग जोर्नीका मात्र बिमार होइनन्। बच्चामा जोर्नीभन्दा तन्तुका बाथ र भास्कुलाइटिस् भनिने रक्तनली सम्बन्धित रोग झनै नसोचिने, निदान नभई रुमल्लिने, रेफर नहुने, झन् बढी जटिलता ल्याउने र अङ्गभङ्ग गराउने रोगमा पर्छन्। उदाहरणका लागि लुपस भनिने रोगमा कपाल झर्ने, मुखमा घाउ आउने, रक्तकोष घट्ने, मिर्गौलामा समस्या देखिने, जोर्नी दुख्ने, छारेरोग अर्थात् मिर्गीको आक्षेप (कन्भल्सन) हुने जस्ता अनेकौं लक्षण उही बिरामीमा एकैचोटि वा यीमध्ये केही या एकपछि अर्को गर्दै हुन सक्छन्। हामीले यी सबै कुरालाई एकैठाउँ समेटेर सोचियो भने मात्रै यो रोग पत्ता लाग्छ। पत्ता लागिसके पनि यसमा केवल प्रारम्भिक नियन्त्रणको औषधि दिएर छोडियो भने यसले झन् जटिलता ल्याउन सक्छ। अत: नवीनतम र अन्तर्राष्ट्रिय गाइडलाइन अनुरूप विज्ञको सल्लाहमा उपचार र नियमित फलो-अप जरुरत पर्छ। समयमै यसो नगरिंदा दिमागभित्र रगत जमेर जटिलता आएका, मिर्गौला अत्यन्त बिग्रेका अनि रगत घटेर गम्भीर अवस्था आएका थुप्रै उदाहरण छन्।
के भए खोजबिन इम्युन/दीर्घरोग सोच्नुपर्छ?
बालबालिकामा संक्रमण नै हुँदैन भन्ने होइन। तर, कुनै संक्रमण बारम्बार वा लामो अवधि हुने, औषधिले काम नगर्ने या अनौठो कमजोरीले पनि थलाउने, आन्तरिक अङ्ग प्रभावित हुने आदि भए इम्युन-कमीले त होइन भनेर सोच्नुपर्छ। यही कुरालाई सरलीकृत गर्न जेफ्री मोडेल फाउन्डेशन, इम्युनोडिफीसियन्सी फाउन्डेशन र केही विश्वव्यापी बृहत्तर इम्युनोडिफीसियन्सी समाज (जस्तै- ईएसआईडी)ले कति वेला अभिभावकले इम्युन-कमी सम्भावना सोच्नुपर्छ भन्नेबारे सङ्केत दिएका छन्। तिनको निचोड यहाँ प्रस्तुत छ:
- एक वर्षमा दुई पटकभन्दा बढी साइनस (पिनास क्षेत्र/नाक आसपास क्षेत्र)को नवीन संक्रमण दोहोरिएमा।
- एक वर्षमा चार पटकभन्दा बढी कानको या दुई पटकभन्दा बढी छातीको (निमोनिया) प्रमाणित संक्रमण भएमा।
- एन्टीबायोटिकको खासै प्रभाव नदेखिने या दुई महीनाभन्दा बढी समय एन्टीबायोटिकमा रहिरहन परेमा या सधैं सुईबाट दिने यी औषधिमा आश्रित भएमा या आईसीयू उपचार जरुरत पर्ने गरी दुईभन्दा बढी प्रमाणित आन्तरिक संक्रमण भएमा।
- बच्चाको वृद्धि (तौल, उचाइ र टाउकाको गोलाइ), विकास (विविध आयामहरू) र प्रणालीगत परिपक्वता अपेक्षाकृत नभएमा।
- एचआईभी र अर्बुद बाहेकको अवस्थामा आन्तरिक अङ्गमा या छालामुनि गाँठो, पिप, गिर्खा, मुसा दीर्घ समय रहिरहेमा। साथै, नवजात शिशु बाहेकमा मुखभित्र सेतो तह (बाख्री) जमेमा। गहिरा आङ्गिक दीर्घ खटिरा या घाउ रहेमा।
- कमजोर जीवले जटिल रोग निम्त्याएमा या लामो समय संक्रमण या सुजन या स्व-प्रतिरक्षित लक्षण रहिरहेमा। लामो समय आउने-जाने गरी ज्वरो, नरम कोष (जस्तै- मुखभित्र, मूत्रअङ्गमा, या श्वासनलीमा)मा घाउ रहेमा।
- अस्वाभाविक संक्रमण, अस्वाभाविक जीवाणु, अस्वाभाविक सघनतासित भएमा।
- ओठ या श्वासनली सुन्निने, आँखा अस्वाभाविक रातो हुने, धमिलिने, छालामा गिर्खा या दीर्घ दाग रहने भएमा।
- अर्बुद बाहेक बहुआङ्गिक या बहुप्रणालीगत समस्या या संक्रमण दीर्घ समय रहेमा।
- परिवारभित्र इम्युन-कमी कसैको भएको या एकै वंशवृक्षभित्रका केटाकेटीमा बिहे भएका दम्पतीका सन्तानमा दीर्घ बहुआङ्गिक समस्या आएमा।
बहु-आङ्गिक रोग कस्ता कस्ता लक्षणबाट शुरू भन्ने सामान्य ख्याल राखियो भने हामीले यी रोगलाई समयमै निदान गरी उपचार गराउन सक्षम भइन्छ।
यी बाहेक धेरैको मनमा कति चोटि रुघा लागेमा चिन्ताजनक भन्ने प्रश्न रहन्छ। सामान्यतया भाइरसद्वारा हुने सामान्य संक्रमणहरू जस्तै- रुघाखोकी, झाडापखाला आदि बच्चामा अक्सर देखिने कुरा हुन्। वर्षमा आठदेखि १२ पटकसम्म सामान्यतया पाइने भाइरसले संक्रमण भएमा त्यो चुनौतीपूर्ण होइन। के भनिन्छ भने बाल स्कूल या डेकेयरमा हुने बच्चामा यो डर माथिल्लो दरमा पाइन्छ। यही आवृत्ति भाइरल झाडापखालामा ६ देखि आठ पटक भनिए पनि कुनै अनौठो अवस्था (जस्तै- कोभिड-१९ जस्ता भाइरस)को हकमा यो आवृत्तिको अर्थ छैन। त्यसमा जतिऔं चोटि भए पनि तत्कालीन जीवको वैज्ञानिक प्रमाणका आधारमा मूल्याङ्कन गरिनुपर्छ।
केही संक्रमण समूहमा चाहिं इम्युन-कमी सोचिहाल्नु पर्दैन, जस्तै एक महीनाभित्रको या एनआईसीयूमा राखिएको नवजातलाई भएको बारम्बार संक्रमण, मेनिन्जाइटिसको प्रथम संक्रमण, बारम्बार पिसाबको नलीको संक्रमण, बारम्बार अक्सर भेटिने भाइरस कारणले सामान्य भाइरल बिमारी (रुघा, पखाला) र आईसीयूमा लामो समय राखेका बिरामीमा भेन्टिलेटर-सिर्जित या वातावरणीय संक्रमण भएमा।
जन्मजात कारण बाहेक जन्मपश्चात्का विविध कारणमा पनि इम्युन प्रणालीमा प्रतिकूल आघात पुगी इम्युनिटी कमी हुन सक्छ। तीमध्ये केही हुन्– १. कुपोषण २. आयामिक असन्तुलन (अनिद्रा, स्थूलता अर्थात् व्यायामको कमी, इम्युन अङ्गको आघात, इम्युन अङ्गको विकासमा कमी, शारीरिक मानसिक या सामाजिक तनाव आदि) ३. इम्युन-असन्तुलन (जस्तै- स्व-प्रतिरक्षा, स्व-सुजन, लिम्फ ग्रन्थि अस्वाभाविक वृद्धि, गम्भीर रक्त-कोष गडबडी आदि) ४. पश्च-जननिक/परा-वंशाणुगत एपिजेनेटिक प्रभाव ५. गम्भीर कीटाणु/जीवाणु संक्रमण (जस्तै- एचआईभी, एप्स्टेन-बार भाइरस, पार्वो-भाइरस, दादुरा, इन्फ्लुएन्जा, रिकेट्सिया, कालाजार, टीबी, औलो र लहरेखोकीका कारक कीटाणुहरू आदि) ६. गम्भीर अवस्थाहरू (जस्तै- अन्तश्रावी रोग, क्यान्सर, विकिरण, जटिल रक्त-रोगहरू, कोष-स्खलन, पेट-आन्द्राका रोग, खनिज कमी, इन्फ्लेमेटरी रोग, गहुँजन्य एलर्जी, प्रोटिन-जाने रोग आदि) ७. उच्च कोषरसको भेल (साइटोक्राइन स्टोर्म) ८. केही औषधिहरू।
सूचक लक्षणहरू
बहु-आङ्गिक जटिलता आउँदा हामी सचेत रहनु नै माथि भनिएका जस्ता पीडादायी र प्राणघातक अवस्थाबाट बच्ने उपाय हुन्। यी बहु-आङ्गिक रोग कस्ता कस्ता लक्षणबाट शुरू भन्ने सामान्य ख्याल राखियो भने हामीले यी रोगलाई समयमै निदान गरी उपचार गराउन सक्षम भइन्छ। त्यस्ता केही लक्षण यस प्रकार छन् :
- बच्चाको अस्वाभाविक रूपमा आङ्गिक या समग्र वृद्धि रोकिएमा या कमजोर कीटाणु जसले सामान्यतया संक्रमण गर्दैन ती कीटाणुले संक्रमण गरेमा।
- माथि भनिएको आवृत्ति (पटक)भन्दा बढी माथि उल्लिखित बिमार या लक्षणहरू भएमा। स्व-प्रतिरक्षित, स्व-सुजन र रोग-प्रतिक्रियात्मक अवस्थामा।
- औषधिले नै कम काम गरेको पाइए या हरेक पटक लामो समय एन्टीबायोटिक र सुईद्वारा औषधि जरुरत परेमा तथा बारम्बार दीर्घ घाउ, खटिरा, पिपजन्य आन्तरिक संक्रमण, गिर्खा, एलर्जी, ऐंजेरु, गाँठागुँठी र आङ्गिक खोक्रोपनामा।
- एकै बच्चामा दुईभन्दा बढी इन्डोक्राइन् (अन्तश्रावी जस्तै थाइराइड, प्याङ्क्रियाज आइलेट, एड्रेनल आदि), बोन-म्यारो (मासी)का समस्या, रक्तकोषमा अनेक धारमा समस्या, लामो समय ज्वरो आउने-जाने हुने, नाजुक बच्चा, अस्वाभाविक थकान, गलाइ या उठबस गर्न गाह्रो देखिएमा।
- एलर्जी, ओठ र स्वरयन्त्र फुल्ने, फियो (स्प्लिन), लिम्फ ग्रन्थिहरू, नरम कोष (मुखभित्र, मूत्रनली, श्वासनली), हड्डी, मांसपट्टा, लिगामेन्ट आदिमा सुजन, आकार बढ्ने या लामो समय दुखाइ रहेमा।
- मुख, आँखाभित्र, छाला दाग, घाउ, डाबर, चर्म-सुजन, मुख-आँखा सुक्खा हुने, कान अगाडिका प्यारोटिड ग्रन्थि बढ्ने आदि भएमा।
- ‘बारम्बार गर्भपात’, ‘लुपस’ या ‘सोगरेन रोग’ भएका आमाका नवजात शिशु भएमा।
- बच्चामा रक्तनलीका समस्या, सुन्निने, सङ्कुचन आउने, गाँठा देखिने, बारम्बार चक्कर लाग्ने, औंला नीला या सेता हुने र शरीरका दुई हातबीच या हातखुट्टामा रक्तचाप अलग भएमा।
- उठबस, कोरीबाटी, भर्याङ चढ्न गाह्रो हुने, नङ बिग्रने, कपाल झर्ने, औंला सख्त हुने, नङसिलीका कोषिका रक्ताम्मे हुने भएमा।
- ज्वरो आउने-जाने तर कारण पत्ता नलाग्ने, कपाल झर्ने, लामो समय बिमिरा आउने, श्वाससंयन्त्र र मूत्रप्रणालीमा कहीं दीर्घ या गम्भीर (जस्तै- पिसाबमा प्रोटिन या रगत जाने) समस्या भेटिएमा।
अधिकांश इम्युन रोग जन्मजात भए पनि जन्मपछिका कारण जस्तै कुपोषण, गम्भीर रोग, औषधि, भाइरसको संक्रमण आदिले इम्युन कमी हुन सक्छ।
यस सन्दर्भमा स्मरणीय के छ भने केही खाँदैमा या केही लाउँदैमा इम्युनिटी स्वाट्ट बढ्ने भन्ने होइन। हाम्रा इम्युन अङ्ग, अवयव र तत्त्वको आधारभूत कडी, ढाँचा र स्वरूप जन्मजात निर्धारण हुन्छ। यसलाई चुस्त काम गर्न दिन सन्तुलित आहार, निद्रा, व्यायाम र तनावरहित अवस्था जरुरी पर्छ। भिटामिन र खनिजले चुस्त कार्यमा उत्प्रेरकका रूपमा मात्रै काम गर्छन्। इम्युनिटी ढाँचा नै ह्वात्त बढाउने (बूस्ट गर्ने) होइन। बरु खोप, इन्टरफेरोन या इम्युनोग्लोब्युलिन आदिले चाहिं कुनै एक विशिष्ट अवस्थाको इम्युन अवस्थामा प्रतिरक्षा दिन्छन्।
अधिकांश इम्युन रोग जन्मजात भए पनि माथि भनिए झैं जन्मपछिका कारण जस्तै कुपोषण, गम्भीर रोग, औषधि, भाइरसको संक्रमण आदिले इम्युन कमी हुन सक्छ। बाहिरी रूप र आङ्गिक रूपले ठीकठाक लाग्दैमा बच्चा इम्युन-हिसाबले चुस्त नहुन सक्छ। निदान नगरिए कालान्तरमा यसले ज्यान लिन्छ।
त्यस्तै, बालबालिकामा पनि बहु-आङ्गिक, स्वप्रतिरक्षित या बाथरोग हुन्छन् र यी वयस्कका भन्दा झन् बढी गम्भीर, अङ्गभङ्ग गराउने र ज्यान लिने खाले हुन्छन्। बाथजन्य रोग भनेका जोर्नीका मात्रै बिमार हुँदै होइनन्। अधिकांश बाल बाथरोग त जोर्नीमा असर नै नगर्ने खाले हुन्छन्। यी सधैं दीर्घरोग हुन्नन्। कावासाकी, लुपस, इन्फ्लेमेटरी रोग, एचएलएच, एमएएस जस्ता गम्भीर सघन एवं तत्कालीन खतरा भएका बाथजन्य रोग पनि हुन्छन्। तसर्थ लगातार ज्वरो या कुनै लक्षण भए, सोचेभन्दा लामो समय रहे र दुई वा सोभन्दा बढी अङ्गमा एकैचोटि समस्या आएमा एउटा सम्भावना दीर्घरोग या इम्युन-प्रतिक्रिया या इम्युन गडबडीका रोग सोचिनुपर्छ।
टेस्ट (जाँच)को हकमा जरुरत भए जति सबै जाँच गरिनुपर्छ। तर, लक्षणले नमागेका र व्याख्या नगर्ने खाले पनि भएभरका टेस्ट पठाएर कुनै टेस्ट निर्धारित अङ्कभन्दा माथि आउँदैमा बिमार लागेको भन्ने हुँदैन। जस्तै– एएनए भन्ने टेस्ट गम्भीर बाथरोगमा पोजेटिभ आउने टेस्ट हो, तर यो सबमा गर्ने हो भने उमेर अनुसार पाँचदेखि ३० प्रतिशत साधारण व्यक्तिमा पनि पोजेटिभ आउन सक्छ।
त्यस्तै, रूमाटोइड फ्याक्टर पनि उमेर अनुसार केही प्रतिशत लक्षणविहीन या आम व्यक्तिमा पोजेटिभ आउन सक्छ। सबैमा एक्स-रे या नङको क्यापीलारोस्कोपी जाँच गर्नु पर्दैन। हामीले टेस्टका आधारमा मात्र होइन, बिरामीको उमेर, त्यस बिरामीमा रोगको विकासक्रमको बेलिबिस्तार, अनि क्लिनिकल जाँचमा पाएका कुराको आधारमा टेस्ट पठाउने र त्यसको सेरोफेरोमा टेस्टको व्याख्या गरिनुपर्छ। क्लिनिकल प्रस्तुति, परिवार इतिहास, विगतका बिमार, प्रत्यक्ष शारीरिक जाँच सबको फेहरिस्त समग्रमा विश्लेषण गरी अनि बल्ल सोचेर बुझेर साँघुर्याइएका सम्भावनाका लागि टेस्ट पठाएमा निदानमा पक्कै पुगिन्छ। यसो गरिएमा भोलिका दिनमा हाम्रा कुनै पनि बच्चा लामो समय विना निदान, विना उपचार अङ्गभङ्ग हुँदै भौंतारिइरहनु पर्नेछैन।
समग्रमा भन्नुपर्दा, यी सबै लक्षण केही समय रहिरहेमा हामीले तत्काल कुनै इम्युन-कमी या बहुआङ्गिक रोग त लागेको छैन भनेर एक पटक सोच्यौं भने भविष्यमा हुन सक्ने गम्भीर परिणतिबाट बच्चालाई बचाउन सक्छौं। माथि उदाहरण दिइएका सबै बच्चाहरू यी लक्षणहरू लामो समय हुँदा पनि सामान्य औषधि गर्दै मूल कारण नखोजेर बसिरहेकाले आएका हुन्।
कुनै पनि एक बिन्दुमा मेरो बच्चालाई यी सबै लक्षण किन भएका छन्, यिनको जड कारण के होला भनेर कुनै पनि पक्षबाट सोचिएको भए ती धेरै पहिले निदान हुन्थे र सम्भव भएकासम्म उपचार पनि हुन्थे। हो, हामीकहाँ आर्थिक अभाव छ, निदानका उपकरण र सुलभ सुविधा छैनन्। अनि उपचारका कति पद्धति उपलब्ध छैनन्। अनि कतिपय बहु-आङ्गिक समस्या (जो इम्युन-कमी र बाथजन्य होलान्) तिनको उपचार लामो, चुनौतीपूर्ण, निगरानी चाहिने र महँगा पनि छन्। तर, कतिपय सामान्य उपचारले हुने पनि छन्।
अनि मापदण्ड विपरीत हचुवामा औषधि खुवाएमा जटिलता मात्रै निम्त्याउन सक्छ। ठ्याक्कै कुन समस्या हो, त्यसको कुन प्रकार हो, त्यसमा अन्तर्राष्ट्रिय मापदण्ड अनुरूप के गरिनुपर्छ र त्यसलाई कति समय फलो-अप गरिनुपर्छ यो सबै कुराको साङ्गोपाङ्गो ज्ञान त्यसको विशेषज्ञलाई हुन्छ। त्यति परामर्श गरिए यी निदान र उपचार धेरै हदसम्म सम्भव छन्। बिमार नै पत्ता नलागे अगाडि बढ्ने बाटो खुल्दैन। अत: माथि उल्लिखित लक्षण, समस्यामा आफ्नो बच्चा या बिरामीको तत्तत् समस्याको मूल जरो कारण के हो भनेर खोजिनुपर्छ।
(डा.भट्टराई बालबालिकाका जटिल तथा दीर्घरोग ‘इम्युनरोग’ एवं ‘बाथजन्य रोग’ का नेपालमा एक्ला विशिष्टीकृत विज्ञ हुन्।)
 सर्च गर्नुहोस्
सर्च गर्नुहोस्

