गलत औषधि सिफारिशले बालबालिकाको स्वास्थ्यमा गम्भीर खेलबाड

साधारण समस्यामा चिकित्सकहरूले गलत र कडा औषधि सिफारिश गरिदिंदा बालबालिकाको स्वास्थ्यमा गम्भीर असर पर्नेदेखि ज्यानै जानेसम्मको जोखिम निम्तिरहेको छ।
ससाना बालबालिका आफ्नो स्वास्थ्यमा समस्या आएको बताउन सक्दैनन्। उनीहरूलाई असहज हुने बित्तिकै रोइकराइ गर्छन्, जसले अभिभावकलाई अत्याउँछ। सामान्य मौसमी रुघाखोकी लाग्दा होस् या ज्वरो आउँदा, अभिभावकहरू रोकथामका उपायतिर नलागी अत्तालिंदै नजिकैको क्लिनिक तथा अस्पताल पुर्याउँछन्। तर उपचारका लागि अस्पताल पुर्याइएका बालबालिकाको स्वास्थ्य नै बिग्रिने गरी कतिपय चिकित्सकले जथाभावी औषधि सिफारिश गर्छन्। सिफारिश गर्नै नमिल्ने र अनावश्यक औषधि अत्यधिक मात्रामा सिफारिश गरिंदा बालबालिकाको स्वास्थ्यमा गम्भीर असर पर्नेदेखि अंगभंग र अकालमा मृत्युसम्मका घटना हुने गरेका छन्।
काठमाडौंकी एक महिला दुईमहीने शिशुलाई रुघा लागेपछि अस्पताल पुगिन्। चिकित्सकले शिशुलाई अपर रेस्पिरेटरी इन्फेक्शन (यूआरआई) अर्थात् साधारण रुघा लागेको पत्ता लगाए। ‘डेक्स्ट्रोमेथोर्फन’ जेनेरिक नाम भएको कफ सिरप र अन्य एन्टिबायोटिक लगायत आधा दर्जन औषधि सिफारिश गरे।
तर गम्भीर पाटो के भने, तीमध्ये कतिपय औषधि रुघामा चलाउनै मिल्दैन। जस्तै, डेक्स्ट्रोमेथोर्फन मिश्रित कफ सिरप। अमेरिकाको फूड एन्ड ड्रग एडमिनिस्ट्रेशनले (एफडीए)ले सन् २००८ मै डेक्स्ट्रोमेथोर्फनलाई चार वर्षमुनिका बालबालिकामा सिफारिश गर्न प्रतिबन्ध गरेको थियो। एफडीएले चिसो र रुघाखोकी लाग्दा डेक्स्ट्रोमेथोर्फन प्रभावकारी नहुने बरु उल्टै असर पार्ने उल्लेख गरेको थियो।
सप्तरीका १४ महीने एक बालकलाई खोकी लागेर नजिकैको क्लिनिकमा लगिंदा चिकित्सकले डेक्स्ट्रोमेथोर्फन र बेक्लोमेथासोन (कोडिन र स्टेरोइड मिसाइएको) जेनेरिक नाम भएको कफ सिरप दिए। जब ती बालकलाई खोकी लागेर उक्त क्लिनिक लगिन्थ्यो, चिकित्सकले सोही कफ सिरप दिन्थे। पटक पटक कफ सिरप दिन थालेको केही महीनापछि बालकको छाला र त्यसमुनिका तन्तु सुनिन थाले। थप उपचारका लागि उनलाई काठमाडौंको ओम अस्पताल ल्याइयो। त्यहाँका चिकित्सकले कफ सिरप अत्यधिक खुवाइएको कारण बालकको स्नायु प्रणालीको विकासमा असर परेको बताउँदै थप उपचारका लागि भारतको एम्स अस्पताल पठाए। उक्त अस्पतालमा उपचारकै क्रममा बालकको मृत्यु भयो।
यसरी डेक्स्ट्रोमेथोर्फन मिसाइएको कफ सिरपको कारण स्वास्थ्यमा असर भोग्ने बालबालिकाहरू धेरै रहेको चिकित्सकहरू बताउँछन्।
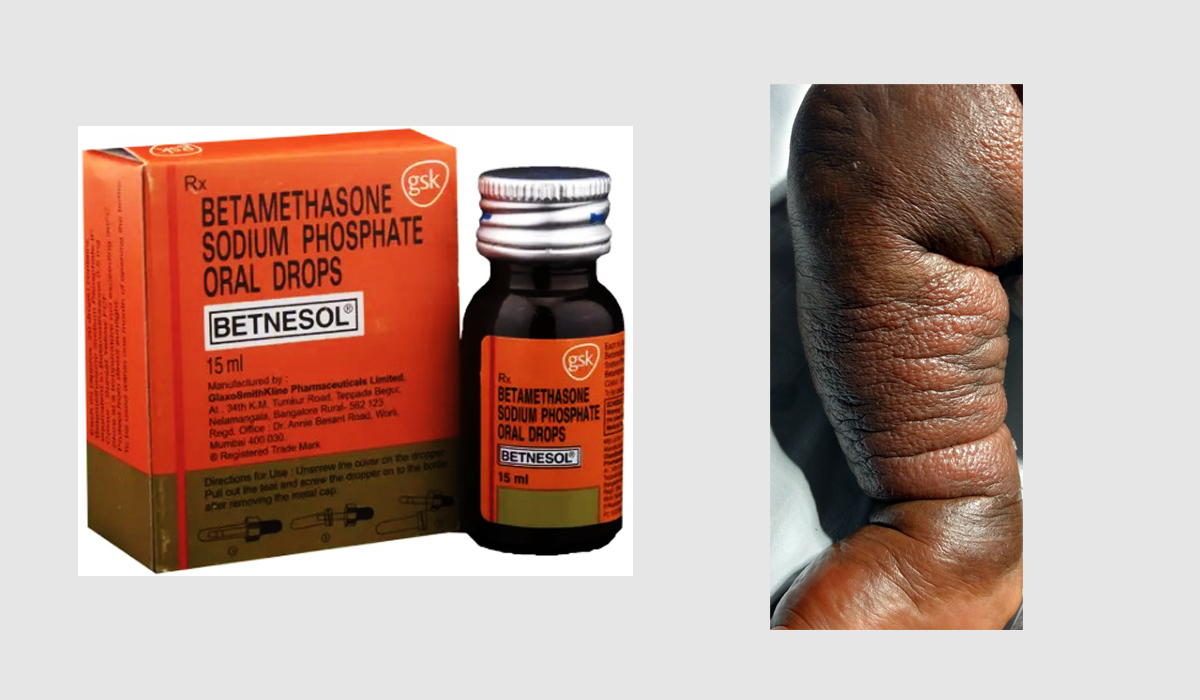 बेटामेथासिन कफ सिरप र सोही औषधिको अधिक प्रयोगका कारण सप्तरीका बालकमा देखिएको खुट्टाको छाला र तन्तु सुनिने समस्या।
बेटामेथासिन कफ सिरप र सोही औषधिको अधिक प्रयोगका कारण सप्तरीका बालकमा देखिएको खुट्टाको छाला र तन्तु सुनिने समस्या।
न्याशनल लाइब्रेरी अफ मेडिसिनमा सूचीकृत जर्नल पबमेडमा प्रकाशित ‘द लेटेस्ट अपडेट अन ओभर द काउन्टर कफ एन्ड कोल्ड प्रोडक्ट इन चिल्ड्रेन’ अध्ययनमा चार वर्षमुनिका बालबालिकालाई साधारण रुघाखोकी लाग्दा डेक्स्ट्रोमेथोर्फन कफ सिरप खुवाउनै नहुने निचोड छ। चार वर्षमाथिका बालबालिकालाई अरू समस्यामा यो औषधि चलाउनुपरे पनि यसको साइड इफेक्ट हुने भएकाले नदिई नहुने जटिल अवस्थामा मात्रै दिनुपर्ने अध्ययनमा उल्लेख छ।
 डेक्स्ट्रोमेथोर्फन मिश्रित कफ सिरप सिफारिश गरिएको पुर्जा।
डेक्स्ट्रोमेथोर्फन मिश्रित कफ सिरप सिफारिश गरिएको पुर्जा।
पबमेड जर्नलमै प्रकाशित ‘एड्भर्स इभेन्ट्स एशोसिएट विथ पेडियाट्रिक एक्सपोजर टू डेक्स्ट्रोमेथोर्फन’ अध्ययनमा यो औषधिको सेवनले ६० प्रतिशत बालबालिकालाई कुनै न कुनै दुष्प्रभाव पारेको थियो। एक हजार ७१६ बालबालिकामा गरिएको अध्ययनमा संलग्न सबै जना चार वर्षमुनिका थिए। उनीहरूलाई बान्ता हुने, श्वासप्रश्वासमा समस्या, स्नायु प्रणालीमा असर जस्ता समस्या देखिएको थियो। डेक्स्ट्रोमेथोर्फन रुघाखोकीमा फिटिक्कै प्रभावकारी नहुने र यसको सेवनले केन्द्रीय स्नायु प्रणालीमा असर पार्ने अध्ययनको निचोड थियो।
डेक्स्ट्रोमेथोर्फनको प्रभावकारिता जाँच्न अन्य अध्ययन पनि भएका छन्। ती अध्ययनका अनुसार यसले केन्द्रीय स्नायु प्रणालीमा मादक पदार्थ खाँदा हुने जस्तै असर देखाउँछ। त्यस्तै, श्वासप्रश्वास प्रणालीमा गम्भीर सुस्तता ल्याएर विशेषगरी साना बालबालिकामा सास नै बन्द हुने अवस्था ल्याउन सक्छ। त्यसैले साधारण रुघामा यस्तो कडा औषधि जोखिमयुक्त हुन्छ।
बालबालिकालाई प्रतिकूल असर पार्ने औषधि अन्धाधुन्ध प्रयोगको अर्को उदाहरण हो, अक्सिमेटाजोलिन।
भक्तपुरको सूर्यविनायक नगरपालिकाका चार वर्षीय एक बालकलाई रुघाखोकी र कब्जियत भएर नजिकैको अस्पताल लगियो। चिकित्सकले उनलाई साधारण रुघा पहिचान गरेर ‘अक्सिमेटाजोलिन’ जेनेरिक नामको नाकमा हाल्ने औषधि सहित ६ प्रकारका औषधि लेखिदिए। जसमध्ये अक्सिमेटाजोलिन रुघा लाग्दा त्यो उमेरसमूहमा दिन नमिल्ने औषधि थियो।
एफडीए सहित बाल चिकित्साका उच्च नियामक निकायहरूका निर्देशिका अनुसार यो औषधि ६ वर्षमुनिका बालबालिकालाई रुघामा प्रयोग गर्न प्रतिबन्धित छ। अक्सिमेटाजोलिन नाकभित्र मासु पलाएको (पोलिप) जस्ता समस्यामा मात्र दिन सकिन्छ। तर चिकित्सकहरूले भक्तपुरका ती बालकलाई झैं सामान्य रुघा लागेको अवस्थामा पनि अनावश्यक एन्टिबायोटिकसँगै यो औषधि सिफारिश गरेका उदाहरण दर्जनौं भेटिन्छन्।
अध्ययनका अनुसार रुघा लाग्दा दिइएको यस्तो औषधिले कालान्तरमा राइनाइटिस मेडिकामेन्टोसा (नाकभित्रको छाला पत्रपत्र निस्किने), एट्रोफिक राइनाइटिस (नाकभित्रको तन्तु खुम्चिने र नाशिने समस्या) जस्ता रोग लाग्न सक्छ।
डेक्स्ट्रोमेथोर्फन र अक्सिमेटाजोलिन मात्र होइन, दम जस्ता जटिल रोगका बिरामीलाई मात्र दिइने मोन्टेलुकास्ट जेनेरिक नाम भएको औषधि पनि बालबालिकालाई साधारण रुघाखोकी लाग्दा, एचएसपी नामको बाथरोग, शरीरमा गिर्खा आउने जस्ता असम्बन्धित रोगमा अन्धाधुन्ध प्रयोग भइरहेको छ। यसका उदाहरण हुन्- काठमाडौं शान्तिनगरका सात वर्षीय एक बालक।
साधारण रुघाखोकी लागेपछि ती बालकलाई अभिभावकले नजिकैको एक क्लिनिकमा लगे। चिकित्सकले अन्य अनावश्यक औषधिसँगै ‘मोन्टेलुकास्ट’ पनि लेखिदिए। ती चिकित्सकले बालकलाई मोन्टेलुकास्ट रुघाखोकीमा सहायक औषधिका रूपमा सिफारिश गरेका थिए। जबकि यो औषधि बालबालिकाको हकमा दम, राइनाइटिस (तारन्तार हाछ्यूँ आउने एलर्जी) जस्ता संवेदनशील प्रतिक्रियात्मक रोगमा सहायक औषधिका रूपमा मात्रै प्रयोग गर्न मिल्छ।
 चिकित्सकले मोन्टेलुकास्ट सिफारिश गरेको पुर्जा।
चिकित्सकले मोन्टेलुकास्ट सिफारिश गरेको पुर्जा।
एफडीएको अध्ययनले बालबालिका र किशोरकिशोरीमा मोन्टेलुकास्ट प्रयोग गर्दा निद्रा बिथोलिने, आनीबानीमा गडबडी आउने, एन्जाइटीदेखि आत्महत्याको सोच बढ्नेसम्मको गम्भीर मानसिक असर पर्ने देखाएको छ। यसै कारण एफडीएले औषधिको निर्देशिकामा यो औषधि जथाभावी प्रयोग नगर्न गम्भीर चेतावनी (ब्ल्याक्स बक्स वार्निङ) दिएको छ। बालबालिकामा यो औषधि सुरक्षित नभएकाले हानिभन्दा लाभ बढी हुने अवस्थामा मात्र यसको प्रयोग गर्न सजग तुल्याइएको छ।
दमका रोगीलाई औषधि दिने सम्बन्धी मापदण्ड जिना गाइडलाइनमा दम लागेका बालबालिकालाई मोन्टेलुकास्ट दिनैपर्ने अवस्थामा पनि यसले पार्न सक्ने सम्पूर्ण दुष्प्रभावबारे अभिभावकलाई बताएर मात्र प्रयोग गर्नुपर्ने उल्लेख छ। तर काठमाडौं उपत्यकाका विभिन्न अस्पतालमा कार्यरत चिकित्सकहरूले बालबालिकामा रुघाखोकी लागेर नाक, घाँटी खसखसाउँदा, शरीरमा दाग आउँदा, बाथ रोग हुँदा समेत यो औषधि जथाभावी रूपमा सिफारिश गर्ने गरेको पाइएको छ।
डेक्स्ट्रोमेथोर्फन, अक्सिमेटाजोलिन र मोन्टेलुकास्ट जस्तै डरलाग्दो रूपमा प्रयोग भइरहेको अर्को औषधि स्टेरोइड हो। चिकित्सा पद्धतिमा विभिन्न जेनेरिक समूहका, विभिन्न क्षमताका र विभिन्न प्रकारका स्टेरोइड (ट्याब्लेट, झोल, इन्हेलर, मलम, इन्जेक्शन, स्प्रे) पाइन्छन्। बाथ, क्यान्सर, भास्कुलाइटिस, दम लगायत जटिल रोगको उपचारमा विशिष्टीकृत रूपमा प्रयोग गरिनुपर्ने स्टेरोइड रुघा जस्तो सामान्य समस्यामा समेत सिफारिश गरेको भेटिएको छ।
झापा बिर्तामोडका एक वर्षीय बालकलाई रुघाखोकी लाग्दा आमाले नजिकैको क्लिनिक लगेपछि चिकित्सकले ‘प्रेडनिसोलन’ नामक स्टेरोइड लेखे। अरू वेला रुघाखोकी लाग्दा पनि बालकलाई त्यही क्लिनिकमा लगिन्थ्यो र चिकित्सकले पटक पटक स्टेरोइड सिफारिश गर्थे।
पछि पछि बिरामी पर्दा बालकका अभिभावकले आफैं किनेर स्टेरोइड दिन थाले। यो क्रम करीब साढे तीन वर्ष चल्यो। बिस्तारै बालकको पिडौंलामा समस्या देखियो र हिंडडुल गर्न नसक्ने भए। काठमाडौं ल्याएर ओम अस्पतालमा रोग निदान गर्दा पिडौंलाका मांसपेसी बिग्रिएर कुँजिने दुर्लभ रोग ‘मायोप्याथी’ र आँखामा मोतिबिन्दु भएको पत्ता लाग्यो। उक्त बालकको मोतिबिन्दुको शल्यक्रिया त भयो, मायोप्याथीको भने उपचार हुन्न।
 चिकित्सकले स्टेरोइड सिफारिश गरेको पुर्जा।
चिकित्सकले स्टेरोइड सिफारिश गरेको पुर्जा।
स्टेरोइडले शरीरको रोग प्रतिरोधी क्षमता दबाउने अध्ययनहरूले देखाएका छन्। रोग प्रतिरोधी प्रणालीको गम्भीर असन्तुलनले जन्मिने रोग (जस्तै: बाथ) निको पार्न स्टेरोइडको प्रयोग गरिन्छ। यस्तो शक्तिशाली औषधि जथाभावी सिफारिश गरिंदा स्वास्थ्यमा दीर्घकालीन असर पर्ने चिकित्सकहरू बताउँछन्।
प्रतिरक्षा तथा बाल बाथजन्य रोग विशेषज्ञ डा. धर्मागत भट्टराई सामान्य रुघा लाग्दा लगातार दिइएको स्टेरोइडले अपांग भएका र जीवनभर जटिल स्वास्थ्य समस्या भोगिरहेका कैयौं बिरामी हेरेको बताउँछन्। स्टेरोइडको अन्धाधुन्ध प्रयोग हुँदा धेरै बालबालिकाको स्वास्थ्य र अभिभावकको पैसा बर्बाद भएको उनको भनाइ छ।
डा. भट्टराईका अनुसार जोर्नीको बाथ रोग, क्यान्सर, श्वासप्रश्वास समस्या, मुटुको धड्कन बिग्रिएको, मस्कुलर डिस्ट्रफी जस्ता जटिल रोगमा प्रयोग हुने स्टेरोइड साधारण रुघाखोकीमा चलाइँदा स्वास्थ्यमा गम्भीर असर पर्छ। सामान्य स्वास्थ्य समस्यामा बालबालिकालाई स्टेरोइड दिंदा रोग प्रतिरोधी क्षमता कमजोर हुने र अर्को जीवाणुले आक्रमण गरेर जटिल संक्रमण हुन सक्ने उनको भनाइ छ।
“साइड इफेक्ट हुने भए पनि गम्भीर रोग नियन्त्रण गर्न, अंगभंग हुन नदिन र बिरामीको ज्यान जोगाउन निर्देशिका बमोजिम एउटा पद्धति अनुसार स्टेरोइड प्रयोग गरिनुपर्छ। यसैले सामान्य स्वास्थ्य समस्यामा यसको प्रयोग गर्नै मिल्दैन,” डा. भट्टराई भन्छन्।
स्टेरोइडले कुनै सामान्य समस्या तत्कालका लागि दबाइदिने भएकाले कतिपय चिकित्सकले बिरामीलाई यो सिफारिश गर्छन्। तर त्यसले दीर्घकालीन रूपमा बच्चा मोटो हुने, शरीरमा अत्यधिक रौं आउने, मधुमेह हुने, रक्तचाप बढाउने, मोतिबिन्दु/जलबिन्दु गराउने, हड्डी कमजोर पार्ने, मांसपेशी लुलो हुने लगायत थुप्रै समस्या निम्त्याउने ब्रिटिश मेडिकल जर्नलमा प्रकाशित अध्ययनमा उल्लेख छ।
एन्टिबायोटिकको ‘पासो’
पाँच वर्षमुनिका बालबालिकालाई रुघाखोकी र झाडापखाला जस्ता रोग अधिकांशत: भाइरसको कारणले लाग्छ। भाइरसको संक्रमणले रुघा लाग्दा केही दिन पातलो सिंगान बग्ने, घाँटी खसखसाउने, ज्वरो आउने, टाउको दुख्ने जस्ता लक्षण देखिन्छन्। अध्ययनहरूका अनुसार यस्ता किसिमको भाइरल संक्रमणको उपचार गर्न कुनै औषधि छैन। उचित स्याहारपछि केही दिनमा आफैं निको हुन्छ।
तर यस्ता भाइरल संक्रमणमा समेत चिकित्सकहरूले जथाभावी एन्टिबायोटिक चलाउने गरेका छन्। उपत्यकाका विभिन्न अस्पताल र क्लिनिकमा कार्यरत चिकित्सकले रुघाखोकी र भाइरल झाडापखाला लागेका बालबालिकालाई एमोक्सिसिलिन, एजिथ्रोमाइसिन, सेफिक्जिम, मेट्रोनिडाजोल, ओफ्लोक्सासिन लगायत जेनेरिक नाम भएका कैयौं एन्टिबायोटिक सिफारिश गर्ने गरेको भेटिएको छ। जबकि एन्टिबायोटिक निश्चित ब्याक्टेरिया मार्न बनाइएका विशिष्ट औषधि हुन्। अर्थात् संवेदनशील र जटिल किसिमको संक्रमणमा मात्रै यो दिनुपर्छ।
सामान्य रुघाखोकीमा एन्टिबायोटिक दिंदा काम त गर्दैन नै, उल्टै तत्कालीन र दीर्घकालीन असर पार्छ। अनावश्यक र अत्यधिक एन्टिबायोटिक सेवन गर्दा पछि जटिल किसिमको संक्रमणमा तिनै एन्टिबायोटिकले पनि काम गर्दैन। किनकि शरीरमा हुने जीवाणुले उक्त औषधिलाई प्रतिरोध गर्ने क्षमता बनाइसकेको हुन्छ। यस्तो स्थितिलाई एन्टिमाइक्रोबायल रेसिस्टेन्स (एएमआर) भनिन्छ। त्यसमा पनि बालबालिकामा एन्टिबायोटिकको अति प्रयोगले शारीरिक वृद्धि-विकासमै असर पार्छ।
एन्टिबायोटिकको अनियन्त्रित प्रयोगबाट ब्याक्टेरियाले आफ्नो कोष संरचनामै परिवर्तन ल्याउने र दीर्घकालमा आवश्यक उपचारमा समेत एन्टिबायोटिक प्रभावकारी नहुने मोलिकुलर माइक्रोबायोलोजिस्ट डा. गुणराज ढुंगाना बताउँछन्। “जसरी हामी एकपछि अर्को एन्टिबायोटिक प्रयोग गर्छौं, त्यसरी नै ब्याक्टेरियाले एन्टिबायोटिक विरुद्ध लड्ने क्षमता विकास गर्दै जान्छ,” डा. ढुंगाना भन्छन्।
डा. भट्टराई पनि गलत र अनियन्त्रित प्रयोगका कारण थुप्रै एन्टिबायोटिकले काम गर्न छाडिसकेको बताउँछन्। रोगको कारण पत्ता लागेपछि मात्रै नियन्त्रित तवरले निश्चित जीवाणु केन्द्रित एन्टिबायोटिक दिनुपर्ने उनी बताउँछन्। “अनावश्यक एन्टिबायोटिक प्रयोग गर्नु भनेको निकट भविष्यमा साधारण संक्रमणले समेत ज्याउन गुमाउने अवस्था निम्त्याउनु हो,” डा. भट्टराई भन्छन्।
संक्रामक रोग तथा आईसीयू विशेषज्ञ डा. प्रभात अधिकारी उपत्यकाका ठूल्ठूला अस्पतालको आईसीयूमा पुग्ने संक्रमित बिरामीमध्ये करीब ८० प्रतिशतलाई अत्यन्त कडा एन्टिबायोटिकले काम गर्न छाडेको बताउँछन्। जबकि अन्य विकसित देशमा यस्ता बिरामीमध्ये १० देखि १५ प्रतिशतमा मात्र यस्तो समस्या छ। “एन्टिबायोटिकको दुरुपयोग नरोक्ने हो भने जटिल किसिमको संक्रमणको उपचारमा एन्टिबायोटिकले काम नगरेर अझ धेरै मानिसको अकालमा ज्यान जान सक्छ,” उनी भन्छन्।
उनी उदाहरण सहित थप प्रस्ट्याउँछन्, “शल्यक्रिया गरिएको बिरामीमा घाउबाटै संक्रमण हुन सक्छ। यस्तोमा संक्रमणको उपचारमा प्रयोग गरिने एन्टिबायोटिकले काम नगरेर उसको मृत्यु हुन सक्छ। त्यस्तै, हृदयाघात भएका मानिसलाई भेन्टिलेटरबाट कृत्रिम श्वासप्रश्वास दिन ‘इन्टुवेट’ गर्दा निमोनियाको जोखिम रहन्छ। त्यहाँ पनि निमोनियाको उपचारमा प्रयोग गर्ने एन्टिबायोटिकले काम नगरेर मृत्यु हुन्छ।”
एन्टिबायोटिकको दुरुपयोग बढेर जटिल अवस्थाका बिरामीलाई यसले काम नगर्ने अवस्था आएपछि विश्व स्वास्थ्य संगठनले (डब्लूएचओ)ले एएमआरलाई विश्वको प्रमुख १० स्वास्थ्य समस्यामध्येको एक मानेको छ। एन्टिबायोटिकको दुरुपयोगका कारण आगामी १० वर्षमा मृत्यु हुनेको संख्या अचाक्ली बढ्न सक्ने र सन् २०५० सम्म बर्सेनि एक करोड मानिसको मृत्यु हुने डब्लूएचओले चेतावनी दिएको छ।

यो संवेदनशीलता विचार नगरी चिकित्सकहरूले बालबालिकाको सामान्यभन्दा सामान्य रोगमा समेत एन्टिबायोटिक र प्रशस्त औषधि सिफारिश गर्ने गरेको भेटिएको छ। हिमालखबरले काठमाडौं उपत्यकाका विभिन्न अस्पताल र क्लिनिकमा कार्यरत चिकित्सकले लेखेको पुर्जा संकलन गरेर विशेषज्ञ चिकित्सकको सहयोगमा विश्लेषण गर्दा अनावश्यक औषधि दिने गरेको भेटिएको हो। चिकित्सकले लेखेको पुर्जा संकलन गरेर विश्लेषण गर्दा जटिलता नभएको साधारण रुघाखोकीको समस्या लिएर १० जना बालबालिका पुग्दा कम्तीमा आठ जनालाई दिनै नपर्ने औषधि सिफारिश गरेको पाइयो। अर्थात्, साधारण रुघाखोकीमै धेरैजसो बालबालिका अत्यधिक र अनावश्यक औषधि खान बाध्य भएका देखिए।
माथिको उदाहरणले नेपालमा औषधिको दुरुपयोग कति डरलाग्दो छ भन्ने देखाउँछ। किनकि रोकथाम बाहेक कुनै उपचार नभएको साधारण रुघाखोकीमै औषधिको भारी बोकाएर पठाउने चिकित्सकले अन्य रोग र जटिल किसिमका संक्रमणमा त्यसरी नै औषधि सिफारिश गर्छन् भन्ने अनुमान लगाउन सकिन्छ।
किन लेखिन्छ अनावश्यक औषधि?
अभिभावकहरू आफ्ना बालबच्चालाई स्वास्थ्यमा सामान्य समस्या देखिनासाथ चिन्तित हुँदै अस्पताल तथा क्लिनिक पुर्याउँछन्। अधिकांश अभिभावकलाई साधारण रुघाखोकीको लक्षण एक सातासम्म रहने र त्यसमा उपचार नचाहिने भन्ने थाहा हुँदैन। उनीहरू आफ्नो बच्चालाई लागेको रुघाखोकी र ज्वरो तत्काल निको होस् भन्ने चाहन्छन्।
अभिभावकको यही मनोविज्ञानको फाइदा कतिपय चिकित्सकले उठाउने स्वास्थ्य सेवाविज्ञ डा. किरणराज पाण्डे बताउँछन्। बच्चाको समस्या एक-दुई दिनमा ठीक भएन भने अभिभावकले चिकित्सकलाई विश्वास नगर्ने भएकाले पनि कतिपय चिकित्सकले कडा किसिमका औषधि लेख्ने गरेको उनको भनाइ छ। उनका अनुसार चिकित्सकीय ज्ञान नभएर भन्दा पनि धेरै नाफा कमाउने उद्देश्यले कतिपय चिकित्सक गलत अभ्यासमा लाग्छन्। “यस्तो अभ्यास कुनै नियम-कानूनले रोक्न गाह्रै हुन्छ, सबैभन्दा महत्त्वपूर्ण कुरा चिकित्सकको आचरण हो,” डा. पाण्डे भन्छन्।
अन्तर्राष्ट्रिय नियामक निकायहरूले विभिन्न अध्ययनबाट चिकित्सा निर्देशिका बनाएका हुन्छन्। जुन समयसँगै अद्यावधिक भइरहन्छन्। बिरामीलाई असर पारेको प्रमाण भेटिएपछि पहिले अभ्यासमा रहेका औषधिको प्रयोगमा रोक लगाइन्छ। तर कतिपय चिकित्सकले ती निर्देशिका पढेका नहुने भएकाले वर्षौं पहिले अभ्यासमा रहेका औषधि प्रयोग गरिरहने डा. भट्टराई बताउँछन्। “नयाँ निर्देशिकाबारे बेखबर हुँदा कतिपय चिकित्सकले प्रतिबन्धित उमेरसमूहलाई दिनै नमिल्ने औषधि दिएको भेटिन्छ, यस्तो डरलाग्दो अभ्यासको नियमन जरुरी छ,” उनी भन्छन्।
अर्कातिर, औषधि उत्पादक र अस्पतालको साँठगाँठ बिरामीले अनावश्यक औषधि खानुपर्छ। कुनै औषधि कम्पनीले आफ्नो मात्र औषधि लेख्न लगाएर अस्पताललाई ६० प्रतिशतभन्दा बढी नाफा दिएको हुन्छ, त्यही औषधि कम समयमा धेरै बेच्न चिकित्सकले आवश्यक नपरे पनि लेखिदिन्छन्। यस्तै, सस्तो औषधि दिंदा ठीक हुने बिरामीलाई महँगो र कडा एन्टिबायोटिक लेखिदिने प्रवृत्ति छ। यूरोपेली देशमा निमोनिया भए ‘पेनसिलिन’ जेनेरिकको सस्तो एन्टिबायोटिक दिइन्छ। तर नेपालमा शुरूआतमै लिनेजोलिड, भ्याङकोमाइसिन, मेरोपेनाम, कोलिस्टिन जस्ता महँगा र अन्तिम अस्त्र मानिने एन्टिबायोटिक दिने गरिन्छ।
संक्रामक रोग विशेषज्ञ डा. अनूप सुवेदी कतिपय चिकित्सकलाई बिरामीलाई के समस्या छ, कस्तो उपचार गर्ने भन्ने ज्ञान र आत्मविश्वास नहुँदा पनि अत्यधिक र अनावश्यक औषधि चलाउने बताउँछन्। उनका अनुसार औषधि कम्पनीले दिने कमिशन र ‘सौगात’ का कारण चिकित्सकहरूले बढी औषधि लेख्ने प्रवृत्ति विकास भएको छ। “धेरै चिकित्सक बिरामी निको हुन्छ कि हुन्न भन्दा पनि मलाई फाइदा हुन्छ कि हुन्न भन्ने तरीकाले सोच्छन्,” उनी भन्छन्।
चिकित्सकले लेखेको अनावश्यक औषधिले निकट भविष्यमा स्वास्थ्यमा गम्भीर असर पार्ने त छँदै छ, त्यसले बिरामीको परिवारमा आर्थिक बोझ बढाउँछ। किनकि स्वास्थ्यमा हुने समग्र खर्चमध्ये करीब ७५ प्रतिशत औषधिमा हुन्छ। औषधि किन्ने जनतामध्ये लगभग तीनदेखि चार प्रतिशत गरीब हुने र १० देखि १५ प्रतिशत आर्थिक तनावमा जाने स्वास्थ्य अर्थशास्त्री शिवराज अधिकारी बताउँछन्।
बालबालिका सहित समग्र बिरामीमाथि औषधिको दुरुपयोग हुने कारण एक मात्र छैन। पछिल्लो समय नेपालमा ठूलाभन्दा साना अस्पतालको संख्या बढ्दै गएको छ। किराना पसल झैं चोकैपिच्छे अस्पताल खुल्दा जनशक्ति वितरणमा समेत असन्तुलन पैदा भएको छ। ‘इकोनोमिज अफ स्केल’ को हिसाबले हेर्दा धेरै वटा साना अस्पताल हुनुभन्दा ठूला अस्पताल भए त्यही खर्च, उपकरण, पूर्वाधार र जनशक्तिले बढी सेवा दिन सक्ने विज्ञहरू बताउँछन्। निजी अस्पतालको संख्या आवश्यकताभन्दा धेरै भयो भने उनीहरूको प्रतिस्पर्धा बिरामी तान्नमा हुने र थोरै बिरामीबाट नै व्यवस्थापकीय र अन्य खर्च उठाउने प्रयास हुन्छ। अनावश्यक औषधि लेख्ने, भर्ना गर्नै नपर्ने बिरामी भर्ना गर्ने र अनावश्यक परीक्षण गर्ने कारण पनि यही हो।
चिकित्सकले कुन बिरामीमा कति र कस्तो परीक्षण/औषधि लेखिरहेको छ भन्ने अभिलेख राख्न विकसित देशमा ‘इलेक्ट्रोनिक हेल्थ रेकर्ड’ राखिन्छ। नियामक निकायले त्यही रेकर्डका आधारमा चिकित्सकको अभ्यास र आचरण अनुगमन गरिरहेको हुन्छ। जसले गर्दा ती देशमा प्रतिबन्धित उमेरसमूहमा नपरेका र ओटीसी (पुर्जा विना फार्मेसीबाट सोझै किन्न सकिने) मान्यता पाएका बाहेक अन्य औषधि निर्देशिका बमोजिमको निदान या प्रयोगशाला परीक्षणबाट रोग पहिचान गरेपछि मात्रै लेखिन्छ।
नेपालमा चिकित्सकको लाइसेन्स परीक्षा दिने र उनीहरूको चिकित्सकीय अभ्यास नियमन गर्ने काम नेपाल मेडिकल काउन्सिलले गर्छ। तर काउन्सिलले उजुरी नपरी कुनै चिकित्सकले के-कस्तो अभ्यास गरिरहेको छ भनेर अनुगमन गर्दैन। “कुन चिकित्सकले के, कति र कस्तो औषधि लेखिरहेको छ भनेर पुर्जा जाँच गरेर बस्न सम्भव हुन्न। कसैले उजुरी गर्यो भने जाँच गर्छौं,” मेडिकल काउन्सिलका रजिस्ट्रार डा. सतिशकुमार देव भन्छन्।
संक्रामक रोग विशेषज्ञ डा. सुवेदी चिकित्सकले लेखेको पुर्जा निर्देशिका अनुसार छ/ छैन भनेर मेडिकल काउन्सिलले ‘अडिट’ गर्नुपर्ने र यसो गरेमा अन्धाधुन्ध अनावश्यक औषधि लेख्ने कहालीलाग्दो प्रवृत्ति घट्ने बताउँछन्। उनी भन्छन्, “काउन्सिलमा समस्या सामना गर्ने साहस, व्यावसायिक दक्षता भएका र सहीलाई सही, गलतलाई गलत भनेर काम गर्ने नेतृत्व भएमा यी समस्या तत्काल समाधान गर्न सकिन्छ।”
 सर्च गर्नुहोस्
सर्च गर्नुहोस्

